Нейроофтальмологічні захворювання – це група захворювань, які характеризуються проблемами у структурі центральної та периферичної нервової системи, що відповідають за зорові функції ока. Деякі нейроофтальмологічні захворювання можуть не надто суттєво впливати на життя хворого, він може навіть не помічати їх, в той час як інші можуть призвести навіть до втрати зору або поставити під загрозу життя пацієнта.
Зазвичай, захворювання може бути або викликане загальним станом здоров’я (клінічні прояви захворювання можуть проявлятися в змінах загального стану здоров’я ) або ж обмежитись лише нервовою системою. Розібратися в причинах та підібрати оптимальне лікування допоможе лікар-офтальмолог на нейроофтальмологічному огляді.
Клінічні показання до такого огляду:
- біль в очах;
- зниження гостроти зору;
- випадіння полів зору;
- набряк в очах;?
- біль при рухах очей;
- почервоніння;
- дискомфорт;
- двоїння в очах;
- аномальні рухи ока;
- різний розмір зіниць;
Завдяки медичному огляду у офтальмолога вдається діагностувати такі захворювання:
- захворювання зорового нерва: неврит зорового нерва, ішемічна оптична нейропатія, набряк диску зорового нерва, атрофія зорового нерва;;
- випадіння полів зору;
- порушення зору, пов’язані з внутрішньочерепними пухлинами або підвищеним внутрішньочерепним тиском;
- захворювання очей, пов’язані з щитовидною залозою;
- злоякісну міастенію;
Види нейроофтальмологічних захворювань:
Неврит зорового нерва – запалення, яке може призвести до втрати зору: як часткового, так і повного. Причинами запалення можуть стати інфекції, провокування діабетом та неврит навіть може стати наслідком аутоімунних захворювань. Головні симптоми: біль в оці, дискомфорт, зниження гостроти зору, поява дефектів (плями) в полі зору пацієнта. Доречі, іноді навіть симптоми можуть бути відсутні, особливо у дітей. Саме тому необхідно регулярно проходити огляд у офтальмолога, аби діагностувати захворювання на ранніх етапах.
Ішемічна оптична нейропатія – це хвороба, що характеризується пошкодженням зорового нерва. Причиною такого типу нейропатії зазвичай стає недостатнє кровопостачання до нерва. Ішемічна оптична нейропатія може бути наслідком запального захворювання судин – ця форма захворювання характерна для людей, віком від 65 років. Основний симптом при такому захворюванні – погіршення зору. Зазвичай, проходить захворювання безболісно.
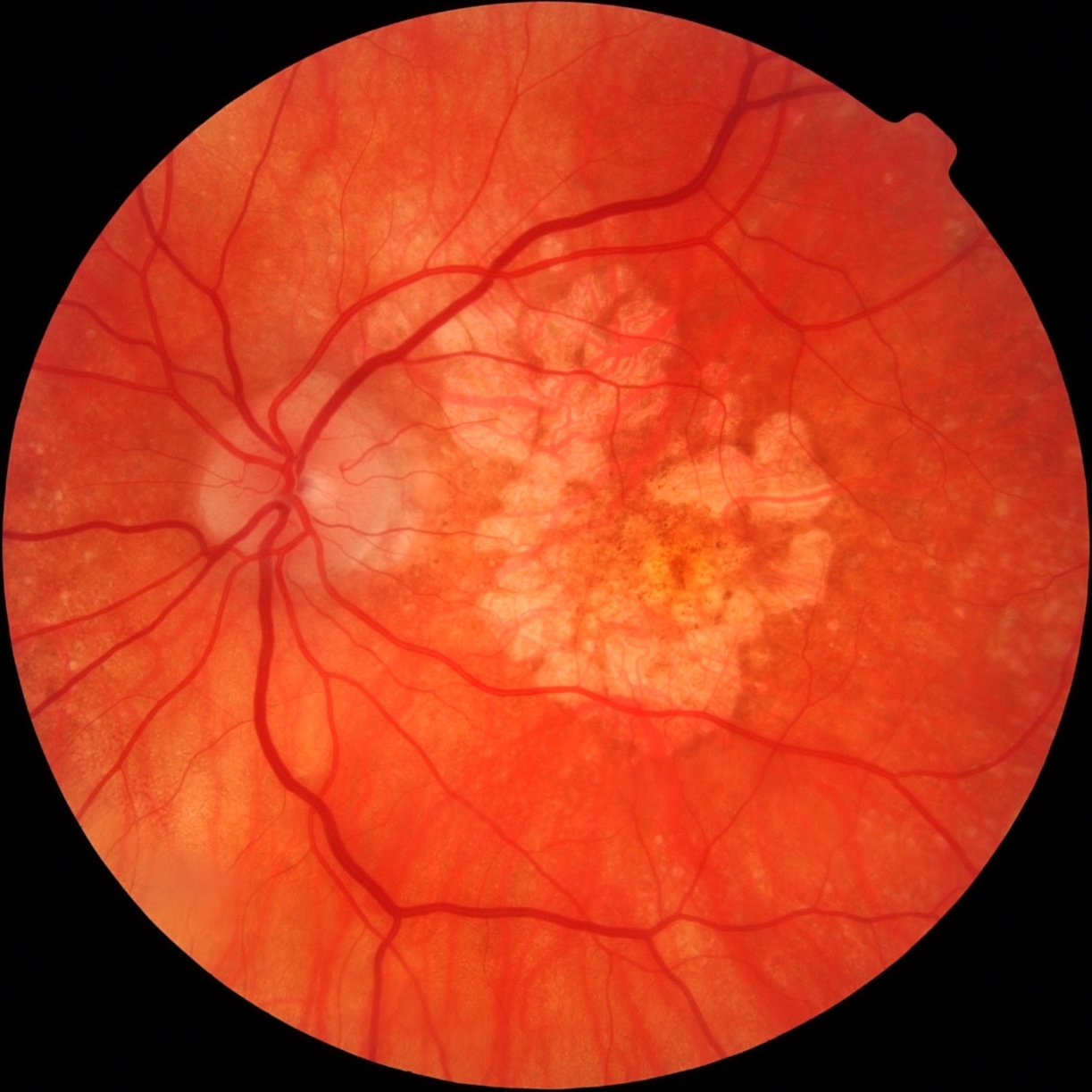
Набряк диску зорового нерва – захворювання, що має патологічний характер, причиною якого зазвичай стає підвищений внутрішньочерепний тиск.
Як проходить нейроофтальмологічний огляд
Проходити нейроофтальмологічний огляд необхідно регулярно, рекомендовано – раз на рік. На прийомі лікар-офтальмолог перевіряє функцію зорового нерва і нейронні шляхи в мозку?. Перевірка проводиться в медичному центрі, в комфортній атмосфері для пацієнта, та триває до години. Для початку лікар дізнається про те, що турбує пацієнта, дізнається всю історію хвороб. Далі проводиться огляд, де перевіряються нейронні зорові шляхи (стан та функції очей). У результаті перевірки лікар визначить діагноз та знайде оптимальний шлях лікування.
Зверніть увагу! Перед прийомом у лікаря, потрібно підготувати медичну карту з історією хвороби, результатами усіх аналізів. Якщо ви нещодавно проходили КТ і МРТ, то рекомендуємо взяти з собою результати. Якщо на постійній основі приймаєте якісь ліки – не забудьте повідомити про це лікарю.
Огляд у лікаря з метою лікування нейроофтальмологічних захворювань представляє собою широке та повне обстеження, що допомагає діагностувати хворобу, простежити динаміку її розвитку та знайти оптимальні шляхи лікування. Зазвичай обирають дві методики лікування нейроофтальмологічного захворювання: медикаментозні та хірургічні (Існують дві основні методики лікування: медикаментозна та хірургічна). Але іноді лікування потребує комбінування методів.